سکتهی مغزی زمانی رخ میدهد که جریان خون به بخشی از مغز قطع یا به شدت کاهش مییابد، که باعث میشود بافت مغز از اکسیژن و مواد مغذی مورد نیاز خود محروم شود. این حالت میتواند به مرگ سلولهای مغزی در عرض چند دقیقه منجر شود.

دو نوع اصلی سکته مغزی وجود دارد:
- سکتهی ایسکمیک (Ischemic Stroke): این نوع سکته شایعترین نوع است و زمانی رخ میدهد که یک لخته خون یا انسداد دیگر در رگهای خونی مغز ایجاد میشود. این انسداد میتواند به دلیل تشکیل پلاک در دیواره رگها یا به دلیل لختهی خون باشد.
- سکتهی هموراژیک (Hemorrhagic Stroke): این نوع سکته زمانی اتفاق میافتد که یک رگ خونی در مغز پاره شود و خونریزی درون مغز رخ دهد. این پارگی ممکن است به علت فشار خون بالا، ضعف دیوارهی رگها، یا ناهنجاریهای عروقی رخ دهد.
علائم سکته مغزی میتواند شامل ضعف یا بیحسی ناگهانی در صورت، بازو یا پا (بهویژه در یک طرف بدن)، مشکلات ناگهانی در صحبت کردن یا فهمیدن، مشکل در دیدن با یک یا هر دو چشم، سرگیجه، از دست دادن تعادل یا هماهنگی، و سردرد شدید و ناگهانی بدون علت مشخص باشد.
سکتهی مغزی یک وضعیت اورژانسی پزشکی است و نیاز به درمان فوری دارد. درمان سریع میتواند به کاهش آسیب به مغز و بهبود شانس بهبودی کمک کند.
روش های درمان سکته مغزی:

درمان سکته مغزی به نوع و شدت آن بستگی دارد. روشهای درمان به دو دسته اصلی تقسیم میشوند: درمان سکته ایسکمیک و درمان سکته هموراژیک. در ادامه، روشهای درمان هر دو نوع سکته را بررسی میکنیم:
1. درمان سکته ایسکمیک:
- داروهای ترومبولیتیک (Thrombolytics): از داروهایی مانند tPA (فعالکننده پلاسمینوژن بافتی) برای حل کردن لخته خون استفاده میشود. این دارو باید در چند ساعت اولیه پس از شروع علائم تجویز شود تا موثر باشد.
- داروهای ضدپلاکت و ضدانعقاد: داروهایی مانند آسپرین یا هپارین ممکن است برای جلوگیری از تشکیل لختههای جدید و گسترش لختههای موجود استفاده شوند.
- تخلیه مکانیکی لخته (Thrombectomy): یک روش تهاجمی است که در آن پزشک با استفاده از یک کاتتر، لخته خون را از رگ خارج میکند. این روش معمولاً برای موارد شدیدتر و در صورتی که داروهای ترومبولیتیک کافی نباشند، استفاده میشود.
- داروهای کنترل فشار خون و قند خون: برای کاهش خطر آسیبهای بیشتر به مغز و دیگر عوارض جانبی.
2. درمان سکته هموراژیک:
- کنترل فشار خون: پایین آوردن فشار خون برای جلوگیری از خونریزی بیشتر در مغز.
- جراحی: در برخی موارد، جراحی ممکن است برای ترمیم رگ خونی آسیبدیده، تخلیه خون جمعشده، یا کاهش فشار داخل جمجمه انجام شود.
- داروهای کنترل خونریزی: ممکن است از داروهایی برای کنترل خونریزی و جلوگیری از ایجاد لختههای بیشتر استفاده شود.
- درمان ناهنجاریهای عروقی: مانند انوریسم یا بدشکلیهای شریانی-وریدی که میتواند شامل روشهایی مانند کلیپگذاری جراحی یا انسداد با استفاده از مواد چسبنده باشد.
3. توانبخشی پس از سکته مغزی:
- فیزیوتراپی: برای بازیابی حرکت و قدرت عضلانی.

- تحریکات مغزی مانند rTMS و TPS: توانبخشی حرکتی و شناختی و گفتار پس از سکته ی مغزی بدون دارو.
- کاردرمانی: برای کمک به بازگشت به فعالیتهای روزمره.
- گفتاردرمانی: برای بهبود مشکلات گفتاری و بلع.
- حمایت روانی و مشاوره: برای مدیریت تأثیرات روانشناختی و عاطفی سکته مغزی.
درمان سکته مغزی نیازمند مداخله سریع است، به ویژه در مورد سکته ایسکمیک که درمانهای دارویی تنها در یک بازه زمانی محدود بعد از بروز علائم موثر هستند. پس از درمان حاد، توانبخشی نقش مهمی در بازیابی عملکردهای از دست رفته دارد.
تحریکات مغزی مانند تی ام اس و بهبود و درمان مشکلات حرکتی چگونه است؟

تحریک مغناطیسی ترانسکرانیال (TMS) یکی از روشهای غیرتهاجمی تحریک مغزی است که برای بهبود و درمان مشکلات حرکتی و سایر اختلالات نورولوژیک به کار میرود. این روش شامل استفاده از پالسهای مغناطیسی برای تحریک مناطق خاصی از مغز است. در مورد مشکلات حرکتی، TMS میتواند به تقویت عملکرد نواحی مغزی مرتبط با کنترل حرکت کمک کند.
چگونه TMS عمل میکند:
- ایجاد میدان مغناطیسی: در TMS، یک سیمپیچ الکتریکی نزدیک به سر قرار داده میشود. هنگامی که جریان الکتریکی از سیمپیچ عبور میکند، یک میدان مغناطیسی تولید میشود.
- تحریک نورونها: این میدان مغناطیسی به صورت غیرتهاجمی از جمجمه عبور کرده و به نورونهای مغز میرسد. این تحریک میتواند باعث فعالیت یا مهار نورونها در ناحیهای از مغز شود که با کنترل حرکت مرتبط است.
- تأثیر بر پلاستیسیته مغزی: TMS میتواند با تحریک مکرر، پلاستیسیته مغزی (توانایی مغز برای تغییر و تطابق) را تحت تاثیر قرار دهد. این تغییرات میتواند به بهبود عملکرد حرکتی در بیماران با آسیبهای مغزی کمک کند.
TMS و بهبود مشکلات حرکتی:
- افزایش فعالیت قشر حرکتی: در افرادی که مشکلات حرکتی مانند فلج، ضعف عضلانی یا کنترل حرکتی ضعیف دارند، TMS میتواند فعالیت قشر حرکتی مغز را تقویت کند و به بهبود کنترل عضلات کمک کند.
- توانبخشی پس از سکته مغزی: TMS به عنوان یک ابزار کمکی در توانبخشی پس از سکته مغزی به کار میرود. مطالعات نشان دادهاند که تحریک مناطق حرکتی مغز میتواند به بهبود عملکردهای حرکتی، مانند حرکت دست و بازو، کمک کند.
- اختلالات نورولوژیک دیگر: TMS همچنین در درمان سایر اختلالات حرکتی مانند پارکینسون و دیستونی استفاده شده است. با تنظیم پارامترهای تحریک، میتوان به بهبود علائم این اختلالات کمک کرد.
روشهای استفاده از TMS در درمان مشکلات حرکتی:
- TMS مکرر (rTMS): تحریکهای مکرر در طی چند جلسه درمانی به منظور ایجاد تغییرات بلندمدت در فعالیت نورونهای مغزی انجام میشود.
- تسهیل یا مهار نورونی: بسته به نوع تحریک (فرکانس بالا یا پایین)، TMS میتواند برای تسهیل یا مهار فعالیت نورونها استفاده شود.
- همراه با تمرینات توانبخشی: TMS اغلب به صورت ترکیبی با تمرینات توانبخشی و فیزیوتراپی استفاده میشود تا اثرات درمانی آن تقویت شود.
مزایا و محدودیتها:
- مزایا: TMS یک روش غیرتهاجمی است و معمولاً عوارض جانبی جدی ندارد. میتواند به عنوان یک درمان مکمل در کنار روشهای دیگر مانند دارودرمانی و فیزیوتراپی استفاده شود.
- محدودیتها: نتایج درمانی TMS ممکن است در افراد مختلف متفاوت باشد. همچنین، نیاز به جلسات مکرر و تخصص در تنظیم پارامترهای تحریک دارد.
در مجموع، TMS یک روش نویدبخش در درمان مشکلات حرکتی و توانبخشی پس از آسیبهای مغزی است، اما نیاز به تحقیقات بیشتری برای درک کامل اثرات و بهینهسازی روشهای درمانی دارد.
توانبخشی پس از سکته ی مغزی با آر تی ام اس:
توانبخشی پس از سکته مغزی با استفاده از تحریک مغناطیسی ترانسکرانیال مکرر (rTMS) یکی از روشهای نوین و غیرتهاجمی است که میتواند به بهبود عملکرد حرکتی و شناختی بیماران کمک کند. این روش بر پایه توانایی مغز برای بازسازی و تغییر ساختاری به نام پلاستیسیته مغزی استوار است. rTMS با تحریک بخشهایی از مغز که در کنترل حرکت و عملکردهای شناختی نقش دارند، میتواند روند بهبود را تسریع کند.
سازوکار rTMS در توانبخشی پس از سکته مغزی
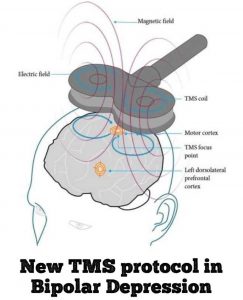
پس از سکته مغزی، نواحی از مغز که آسیب دیدهاند، ممکن است فعالیت نورونی کمتری داشته باشند یا به طور کامل خاموش شوند. این کاهش فعالیت میتواند باعث ضعف حرکتی یا ناتوانی در کنترل عضلات شود. rTMS به بازگرداندن این فعالیت کمک میکند. سازوکار اصلی این درمان به دو شکل است:
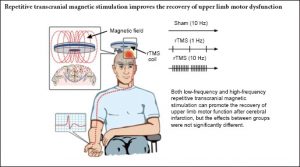
- تحریک نواحی آسیبدیده: با استفاده از فرکانس بالای rTMS (معمولاً بیشتر از 5 هرتز)، فعالیت نورونهای قشر حرکتی در ناحیهای از مغز که دچار کاهش فعالیت شده است، افزایش مییابد. این تحریک میتواند به بازگرداندن عملکرد حرکتی کمک کند.
- مهار نواحی بیشفعال: در برخی موارد، پس از سکته مغزی، نیمکره سالم مغز بیش از حد فعال میشود و مانع از بازگشت فعالیت در نیمکره آسیبدیده میگردد. با استفاده از rTMS با فرکانس پایین (معمولاً کمتر از 1 هرتز)، میتوان فعالیت نورونی در نیمکره سالم را مهار کرد تا به مغز آسیبدیده فرصت بهبود داده شود.
مراحل توانبخشی با rTMS
- ارزیابی اولیه: پزشکان متخصص مغز و اعصاب با استفاده از تکنیکهای تصویربرداری مغزی مانند MRI یا CT اسکن، نواحی آسیبدیده را شناسایی میکنند تا درمان دقیقتری ارائه دهند.

- تعیین پارامترهای تحریک: بسته به نیاز بیمار، پزشک متخصص نوروساینس و نورولوژیست و یا متخصص مجرب تحریکات مغزی پارامترهای تحریک مانند فرکانس، شدت، و تعداد پالسها را تنظیم میکند. درمان معمولاً شامل جلسات مکرر rTMS به مدت چند هفته است.
- جلسات rTMS: هر جلسه درمانی rTMS بین 20 تا 40 دقیقه طول میکشد و ممکن است چندین جلسه در هفته انجام شود. تحریک با استفاده از یک سیمپیچ که در نزدیکی سر قرار داده میشود، به ناحیه هدف مغز اعمال میشود.
- تمرینات توانبخشی همزمان: rTMS معمولاً در کنار فیزیوتراپی و کاردرمانی به کار میرود. ترکیب این دو روش به تقویت ارتباطات نورونی و بهبود عملکرد حرکتی کمک میکند.
مزایا و تأثیرات rTMS در توانبخشی پس از سکته مغزی
- بهبود عملکرد حرکتی: مطالعات نشان دادهاند که rTMS میتواند بهبود قابل توجهی در حرکت اندامهای تحت تأثیر، به ویژه دست و بازو، ایجاد کند.
- افزایش پلاستیسیته مغزی: rTMS با تحریک نواحی خاص مغز، روند بازسازی و تطابق ساختاری مغز را تسریع میکند.
- کاهش اسپاستیسیتی: rTMS میتواند به کاهش اسپاسمهای عضلانی (اسپاستیسیتی) که در بسیاری از بیماران پس از سکته رخ میدهد، کمک کند.
- بهبود عملکردهای شناختی: علاوه بر توانبخشی حرکتی، rTMS ممکن است به بهبود مشکلات شناختی و گفتاری در بیماران کمک کند.
محدودیتها و چالشها
- تفاوت در نتایج درمانی: تأثیر rTMS در هر فرد ممکن است متفاوت باشد و به شدت آسیب مغزی و زمان شروع درمان بستگی دارد.
- نیاز به جلسات مکرر: برای مشاهده نتایج پایدار، بیمار ممکن است به چندین جلسه rTMS نیاز داشته باشد که میتواند هزینهبر باشد.
- عوارض جانبی: در برخی از بیماران، عوارض جانبی ملایمی مانند سردرد یا ناراحتی در ناحیه تحریک ممکن است رخ دهد، اما این عوارض معمولاً گذرا هستند.
نتیجهگیری
توانبخشی پس از سکته مغزی با استفاده از rTMS به عنوان یک روش مکمل در کنار سایر روشهای توانبخشی میتواند به بهبود قابل توجهی در عملکرد حرکتی و شناختی بیماران منجر شود. این روش غیرتهاجمی و نسبتاً امن است و میتواند به بازگرداندن عملکردهای از دست رفته مغز و بدن پس از آسیبهای ناشی از سکته کمک کند.
درمان PSD یا افسردگی پس از سکته مغزی با آر تی ام اس:

افسردگی پس از سکته مغزی یک مشکل شایع است که میتواند بر بهبود عملکرد و کیفیت زندگی بیماران تأثیر منفی بگذارد. تحریک مغناطیسی ترانسکرانیال (TMS) یکی از روشهای نوین و غیرتهاجمی است که برای درمان افسردگی، از جمله افسردگی پس از سکته مغزی، مورد استفاده قرار میگیرد.
چگونه TMS برای درمان افسردگی پس از سکته مغزی عمل میکند:
- تحریک قشر پیشپیشانی: در درمان افسردگی، TMS معمولاً بر روی قشر پیشپیشانی پشتی-جانبی (DLPFC) مغز متمرکز میشود. این ناحیه به تنظیم خلق و خو و عملکردهای شناختی مرتبط است و در افراد مبتلا به افسردگی فعالیت کمتری نشان میدهد.
- افزایش فعالیت نورونی: TMS از میدانهای مغناطیسی برای تحریک نورونها در DLPFC استفاده میکند. این تحریک میتواند فعالیت نورونی در این ناحیه را افزایش داده و عملکرد آن را بهبود بخشد.
- تعدیل اتصالات عصبی: با افزایش فعالیت در rTMS ، DLPFC میتواند به بازآرایی شبکههای عصبی مغز کمک کند و ارتباطات نورونی را که در افسردگی مختل شدهاند، تنظیم کند.
- افزایش آزادسازی انتقالدهندههای عصبی: مطالعات نشان میدهد که TMS میتواند باعث افزایش آزادسازی انتقالدهندههای عصبی مانند سروتونین، دوپامین، و نوراپینفرین شود، که نقشی کلیدی در تنظیم خلق و خو دارند.
روند درمانی TMS برای افسردگی:

- جلسات درمانی: درمان TMS برای افسردگی معمولاً در قالب جلسات مکرر انجام میشود، به طور معمول پنج روز در هفته برای چند هفته. هر جلسه حدود 20 تا 40 دقیقه طول میکشد.
- بدون نیاز به بیهوشی: TMS یک روش غیرتهاجمی است و نیازی به بیهوشی یا داروهای آرامبخش ندارد. بیماران میتوانند بلافاصله پس از جلسه درمانی به فعالیتهای روزمره خود بازگردند.
- تنظیمات فردی: پارامترهای تحریک، مانند شدت و فرکانس، بر اساس نیازهای فردی هر بیمار تنظیم میشود.
مزایا ی TMS در درمان افسردگی پس از سکته مغزی:
- مزایا:
- غیرتهاجمی و ایمن: TMS بدون نیاز به جراحی یا داروهای روانگردان است و معمولاً عوارض جانبی جدی ندارد. برخی از بیماران ممکن است سردرد یا ناراحتی موضعی در محل تحریک را تجربه کنند.
- اثربخشی: مطالعات نشان دادهاند که TMS میتواند در بهبود علائم افسردگی مؤثر باشد، به ویژه در بیمارانی که به درمانهای دارویی پاسخ ندادهاند.
- بدون تداخل دارویی: TMS میتواند بهعنوان یک گزینه درمانی برای افرادی باشد که نمیتوانند داروهای ضدافسردگی را مصرف کنند یا به دارودرمانی پاسخ نمیدهند.
نتیجهگیری:
TMS یک گزینه درمانی مؤثر و غیرتهاجمی برای افسردگی پس از سکته مغزی است. این روش با تحریک مناطق خاصی از مغز، میتواند به بهبود خلق و خو و کاهش علائم افسردگی کمک کند. با این حال، برای بهرهمندی از TMS بهعنوان بخشی از برنامه درمانی، نیاز به ارزیابی دقیق توسط متخصصین و تعیین پارامترهای مناسب برای هر فرد وجود دارد.
درمان سکته مغزی با TPS:
تحریک پالسی مغز (Transcranial Pulse Stimulation یا TPS) یک روش نوین و غیرتهاجمی است که از امواج صوتی با شدت بالا برای تحریک مناطق خاصی از مغز استفاده میکند. این روش برای درمان سکته مغزی و سایر اختلالات عصبی مورد بررسی قرار گرفته است. برخلاف تحریک مغناطیسی ترانسکرانیال (TMS)، که از میدانهای مغناطیسی برای تحریک نورونها استفاده میکند، TPS از امواج آکوستیکی یا صوتی بهره میگیرد.
چگونه TPS عمل میکند:
- امواج صوتی پالسی: در TPS، از امواج صوتی پالسی با شدت بالا استفاده میشود. این امواج قادرند از جمجمه عبور کنند و به مناطق عمقی مغز برسند.
- تحریک نورونها: این امواج با ایجاد تغییرات مکانیکی در بافت مغز، میتوانند نورونها را تحریک کنند. این تحریک باعث افزایش فعالیت نورونی و بهبود ارتباطات عصبی در ناحیه هدف میشود.
- افزایش جریان خون: TPS ممکن است باعث افزایش جریان خون در نواحی مغزی تحت درمان شود، که این میتواند بهبود تغذیه و اکسیژنرسانی به بافتهای مغزی را در پی داشته باشد.
کاربرد TPS در درمان سکته مغزی:
- بهبود عملکرد حرکتی: مطالعات اولیه نشان دادهاند که TPS میتواند به بهبود عملکرد حرکتی بیماران پس از سکته مغزی کمک کند. تحریک نواحی مرتبط با حرکت ممکن است باعث بهبود کنترل عضلات و هماهنگی حرکتی شود.
- افزایش پلاستیسیته مغزی: مانند سایر روشهای تحریک مغزی، TPS نیز میتواند با افزایش پلاستیسیته مغزی به بازآرایی شبکههای عصبی کمک کند و فرایند بهبودی را تسریع کند.
- کاهش التهاب و آسیب سلولی: برخی تحقیقات پیشنهاد میکنند که TPS ممکن است به کاهش التهاب و جلوگیری از آسیبهای ثانویه به بافت مغزی پس از سکته کمک کند.
مزایا و محدودیتهای TPS:
- مزایا:
- غیرتهاجمی بودن: TPS یک روش غیرتهاجمی است و معمولاً عوارض جانبی جدی ندارد.
- هدفگیری مناطق عمقی مغز: برخلاف برخی روشهای دیگر تحریک مغزی، TPS قادر است به نواحی عمقیتر مغز دسترسی پیدا کند.
- افزایش جریان خون: میتواند جریان خون مغزی را افزایش دهد، که برای بافتهایی که از کمبود اکسیژن و مواد مغذی رنج میبرند، مفید است.
- محدودیتها:
- نیاز به تحقیقات بیشتر: TPS یک روش نسبتاً جدید است و تحقیقات بیشتری برای درک کامل اثرات آن و بهینهسازی پروتکلهای درمانی مورد نیاز است.
- تنظیمات دقیق: نیاز به تنظیمات دقیق و تخصصی برای هدفگیری صحیح نواحی مغزی دارد.
روند درمانی:
- جلسات مکرر: درمان با TPS معمولاً در قالب جلسات مکرر انجام میشود. تعداد و مدت جلسات بسته به شرایط بیمار و هدف درمانی متفاوت است.
- ترکیب با توانبخشی: مانند سایر روشهای تحریک مغزی، TPS نیز میتواند در ترکیب با روشهای توانبخشی مانند فیزیوتراپی و کاردرمانی استفاده شود.
نتیجهگیری:
تحریک پالسی مغز (TPS) یک روش نویدبخش برای درمان سکته مغزی و بهبود عملکردهای حرکتی است. این روش با استفاده از امواج صوتی پالسی، مناطق خاصی از مغز را تحریک میکند و میتواند به افزایش پلاستیسیته مغزی و بهبود عملکردهای عصبی کمک کند. با این حال، تحقیقات بیشتری برای تعیین اثربخشی و ایمنی بلندمدت این روش لازم است.